随着信息技术的飞速发展和医疗健康需求的日益增长,远程健康管理服务已成为现代医疗服务体系中的重要组成部分。中国国家卫生健康委员会等部门发布的《远程医疗服务管理规范(试行)》(以下简称《规范》),为这一新兴领域提供了重要的政策框架和实践指引,旨在规范服务行为,保障医疗质量与安全,促进其健康有序发展。
一、 《规范》为远程健康管理服务构建核心框架
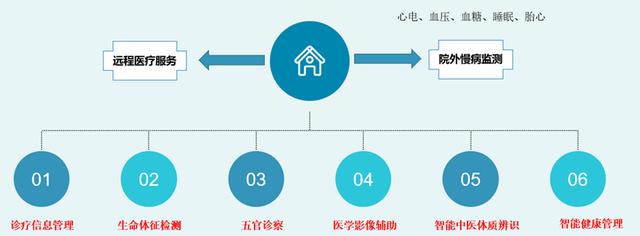
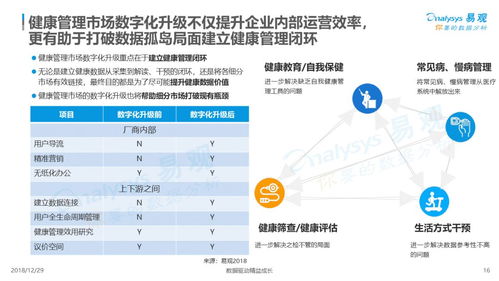
《规范》明确了远程医疗服务的定义、类型、管理要求与责任主体。对于远程健康管理服务而言,其核心在于利用信息技术,为居民提供涵盖疾病预防、健康监测、慢病管理、康复指导、健康教育等在内的连续性、非诊疗性健康服务。
- 服务边界与责任界定:《规范》强调了远程健康管理服务与远程诊疗服务的区别。前者侧重于健康状态的监测、评估与干预指导,通常不涉及明确的疾病诊断和处方开具。服务提供方(如健康管理机构、基层医疗卫生机构等)与接受服务的用户(或患者)之间的权利义务关系,尤其是健康数据的安全责任、干预建议的合规性以及出现紧急情况时的应对流程,均在《规范》框架下得到进一步厘清。
- 质量与安全基石:《规范》对服务人员资质、技术平台标准、数据安全管理、服务流程规范等提出了基础要求。这要求远程健康管理服务机构必须建立完善的内部管理制度,确保健康数据的采集、传输、存储和应用全过程符合隐私保护与网络安全法规;服务人员应具备相应的健康管理知识与技能;提供的健康建议需科学、审慎,并明确其非诊断性质。
- 协同服务模式:《规范》鼓励远程服务与实体医疗机构相结合。远程健康管理可作为基层“守门人”角色的延伸,通过持续监测用户生命体征、生活方式等信息,实现健康风险的早期预警,并在必要时顺畅地将用户引导至线下医疗机构进行诊疗,形成线上线下(O2O)一体化的健康服务闭环。
二、 远程健康管理服务的发展机遇
在《规范》的引导下,远程健康管理服务迎来多重发展机遇:
- 提升医疗卫生体系效率:尤其对于慢性病患者、老年人群、行动不便者以及医疗资源匮乏地区的居民,远程健康管理能显著减少不必要的线下就诊频次,优化医疗资源配置,使有限的临床资源更聚焦于急危重症和疑难复杂疾病。
- 赋能个人健康自主管理:通过可穿戴设备、移动应用等工具,用户可以更便捷、持续地了解自身健康指标变化,在专业团队的远程指导下,积极参与到自身健康改善计划中,提升健康素养和自我管理能力。
- 驱动健康产业创新:《规范》为市场提供了明确的“游戏规则”,激发了企业在健康监测技术、数据分析算法、个性化干预方案、保险产品设计等领域的创新活力,促进“互联网+健康管理”产业的规范化与规模化发展。
三、 实践中的挑战与应对思考
尽管前景广阔,远程健康管理服务的全面落地仍面临挑战:
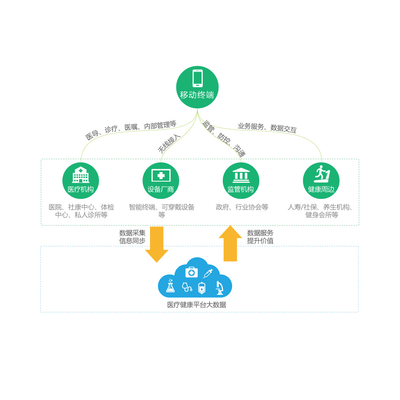
- 数据整合与互操作性:来自不同设备、平台的健康数据标准不一,难以在医疗机构、健康管理机构及用户间有效共享和整合,影响了健康评估的全面性和连续性。推动行业数据标准统一、建设区域健康信息平台是破题关键。
- 服务付费与价值认同:目前,远程健康管理服务的商业保险支付渠道尚不完善,用户自费意愿受服务效果感知、支付能力等因素影响。探索基于价值的支付模式,将服务效果与保险保障、企业健康福利等挂钩,是建立可持续商业模式的核心。
- 人才队伍与能力建设:兼具医学、公共卫生、信息技术和数据科学知识的复合型健康管理人才稀缺。需要加强相关学科交叉培养和在职人员培训,构建专业化服务团队。
- 用户依从性与效果评估:如何保持用户长期参与服务的积极性,并科学量化远程健康管理在改善健康结局、降低医疗费用方面的长期效果,仍需更多实践研究和循证证据支持。
《远程医疗服务管理规范(试行)》的出台,标志着我国远程健康管理服务正从探索阶段迈入规范发展的新航道。它既划定了安全红线,也开启了创新空间。需要在严格遵守《规范》的前提下,持续推动技术、模式、政策和支付机制的协同创新,加强跨部门、跨领域的合作,才能真正释放远程健康管理服务的巨大潜力,为构建覆盖全民、贯穿生命全周期的整合型健康服务体系提供坚实支撑,助力“健康中国”战略目标的实现。